 Le TAVI (transcatheter aortic valve implantation) est l’implantation d’une valve aortique biologique par voie percutanée et endovasculaire (à travers les vaisseaux).
Le TAVI (transcatheter aortic valve implantation) est l’implantation d’une valve aortique biologique par voie percutanée et endovasculaire (à travers les vaisseaux).
Cette technique, développée depuis 2001 (première implantation en France par le Pr Cribier à Rouen), permet le remplacement de la valve aortique malade par une prothèse biologique acheminée par voie endovasculaire, le plus souvent à partir de l’artère fémorale au niveau du pli de l’aine. Contrairement à la chirurgie cardiaque, cette intervention ne nécessite ni anesthésie générale, ni ouverture du thorax, ni CEC (circulation extracorporelle).
Cette technique était initialement réservée aux patients inopérables. Depuis quelques années, Le développement du matériel, de la technique et les études internationales ont permis l’extension de cette technique à de plus en plus de patient.
- Pour qui ?
-
Les patients porteurs d’un rétrécissement aortique sévère et symptomatique doivent bénéficier d’un remplacement de leur valve aortique, seul traitement de cette pathologie (pas de traitement médicamenteux).
La chirurgie cardiaque, technique de référence qui permet un remplacement de la valve malade par une prothèse, est aujourd’hui réservée aux patients jeunes sans comorbidités.
Pour les patients âgés (plus de 80 ans ou même 75 ans) et/ou porteur d’autres pathologies (comorbidités), un remplacement de la valve aortique par voie percutanée (TAVI) leur sera proposé. - Quel bilan ?
-
Comme pour les patients devant bénéficier d’une chirurgie de remplacement valvulaire aortique, un bilan préopératoire est nécessaire.
Celui-ci nécessite une hospitalisation de 3 à 5 jours. Ce bilan comprend généralement une échographie cardiaque, un doppler des vaisseaux du cou, une exploration de la fonction respiratoire, une coronarographie et un scanner injecté. Une consultation d’anesthésie sera également nécessaire.
Il permettra de préciser pour chaque patient la sévérité de la maladie de la valve aortique, l’anatomie de la valve, la fonction cardiaque et l’état des artères du cœur. Ce bilan permettra de définir le choix de prothèse. - L’intervention comment ça marche ?
-
L’intervention se déroule le plus souvent à distance du bilan initial. L’intervention ne peut être réalisée que dans un centre ayant sur site une activité de chirurgie cardiaque.
Généralement, les patients sont hospitalisés la veille de leur intervention. L’intervention nécessite une équipe de deux médecins et deux infirmières. La procédure est réalisée au bloc opératoire dans une salle interventionnelle, sous anesthésie locale, sous la surveillance étroite de l’anesthésiste.
La procédure débute par une ponction de l’artère fémorale et la mise en place d’un introducteur (gros cathéter) dans l’artère. Un second abord vasculaire est utilisé (généralement par l’artère radial) pour guidé la procédure et l’implantation de la valve.
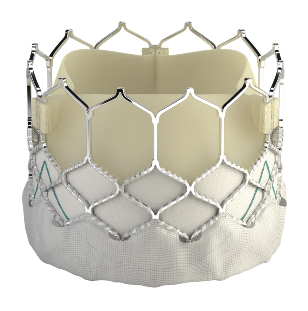
Une prothèse biologique, fixée à l’intérieur d’un treillis métallique appelé stent, va être « écrasée » et acheminée de l’artère fémorale (au niveau du pli de l’aine) jusqu’au cœur en navigant à travers les artères des jambes puis de l’aorte à l’aide d’un cathéter. L’intérieur des vaisseaux est insensible, le cheminement de la prothèse ne sera donc pas ressenti par le patient.La prothèse ne sera déployée qu’au dernier moment à l’intérieur de la valve malade qui sera repoussée sur les bords. Contrairement à la chirurgie cardiaque, la valve malade est conservée et sert même de « support » à la prothèse.
Une fois la prothèse en place le matériel est retiré et l’accès à l’artère fémorale refermé par des points.En moyenne, la durée de l’intervention est de 45 à 90 minutes de l’entrée à la sortie de la salle d’examen.
Dans certains cas, le passage de la prothèse à travers les artères des jambes ou de l’aorte n’est pas possible. D’autres voies d’abord peuvent être envisagées (carotide, apex du coeur, aorte ascendante). Ces interventions nécessitent alors une anesthésie générale et l’aide d’un chirurgien cardiaque.
- Quelles suites opératoires ?
-
Au décours de l’intervention les patients sont transférés en salle de réveil puis surveillés aux soins intensifs les 24 premières heures.
Une surveillance étroite sera faite du rythme cardiaque et du fonctionnement de la prothèse par échographie cardiaque.
Généralement les patients regagnent leur domicile au 4ème ou 5ème jour. Ils peuvent reprendre rapidement une activité physique et aucune rééducation ou convalescence n’est nécessaire.
Les patients seront revus en consultation à un mois avec une échographie cardiaque de contrôle.Comme toute intervention, le TAVI n’est pas sans risque et des complications restent possibles. Les principales complications sont une altération du réseau électrique du cœur qui peut parfois nécessiter l’implantation d’un Pace Maker (5 à 10%), des complications au niveau de l’artère fémorale qui va du simple hématome à l’hémorragie importante nécessitant une transfusion, et rarement un accident vasculaire cérébral (AVC, <1%).
- Quels traitements au décours ?
-
En l’absence d’arythmie (fibrillation auriculaire), les patients sortent sous double anti-agrégation plaquettaire (aspirine-KARDEGIC et clopidogrel-PLAVIX) durant 3 à 6 mois puis un relais sera pris par aspirine seule. Le traitement sera adapté au cas par cas selon les pathologies et antécédents du patient (par ex : patients porteurs de stent, ATCD de saignement, patient porteur d’une autre prothèse cardiaque…)
